目次
変形性股関節症とは
▽股関節の形態
▽変形性股関節症の原因
▽変形性股関節症の進展様式
▽病期とレントゲン像の評価
▽増殖型と萎縮型
治療法
▽治療の原則
▽関節温存手術
人工関節手術とは
▽人工股関節置換術
▽低侵襲(ていしんしゅう)手術と早期回復について
小児の股関節疾患
[1] 先天性股関節脱臼
[2] 乳児化膿性股関節炎
[3] ペルテス病 大腿骨頭の骨端軟骨の障害
[4] 大腿骨頭すべり症
よくある質問
変形性股関節症とは (続き)
変形性股関節症の進展様式
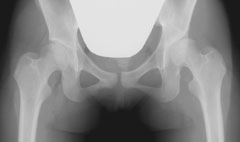 |
| 10代女性:両側の臼蓋形成不全を認めるが、特に左側の臼蓋が急峻。 |
臼蓋形成不全を呈する股関節が変形性股関節症にいたる様式を考えてみます。臼蓋形成不全があるとなぜ股関節に異常が生じるのでしょうか?
- 主に荷重のかかる臼蓋部分の面積が小さいために単位面積あたりにかかるストレスが大きくなる、
- 大腿骨頭を覆っている部分が少ないため、大腿骨頭と寛骨臼の間の遊びが生じやすくなる。
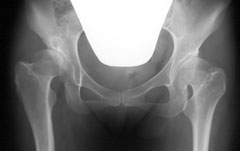 |
| 両側の臼蓋形成不全を認める。右は臼蓋に骨嚢包を認め、初期から進行期股関節症の状態。 |
つまり深いお椀の中のボールに比べ、浅いお皿に乗ったボールはコロコロ転がりやすく安定しないことと同じで、大腿骨頭と寛骨臼の間に不安定性が生じる。この二つの要因が考えられます。不安定性があるだけでも長時間の歩行や少々過酷な動きにより関節に炎症を起こし関節液が増加するなどして関節が重苦しくなったり、だるくなることが考えられます。
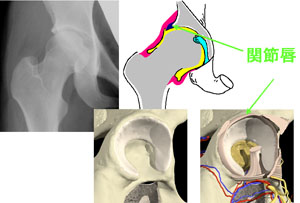 |
患者さんの訴えとしてはハイキングに行った時、「帰り道で片足だけがやけに重かった、疲れた。」などという表現になります。関節不安定性が長期に続くとやがて関節唇に傷がつきます。関節唇とは寛骨臼周辺を取り巻くように存在する幅15mmほどの襞で(ミニスカート様?カフェカーテン様?)、大腿骨頭の赤道面のあたりをやさしく包み込んでいます。 その働きは、
- 大腿骨頭にへばりつくことで関節腔に関節液を保持する(関節の摺りあわせには潤滑剤としての関節液が必要)、
- 大腿骨頭を把持することで関節に安定性を持たせるなどと考えられています。
臼蓋形成不全のある方では大腿骨頭の荷重部の一部と関節唇が接触する(関節唇にも直接荷重がかかる)こととなり、関節唇に大きなストレスがかかってしまいます。その結果関節唇に傷がつきやすくなります。関節唇損傷時の症状は、その大きさや部位によっても異なりますが「突然、強い股関節痛を感じた。」「足がつけなかった。」「股関節がはずれた感じがした。」「股関節が抜けるような感じがした。」などです。なかには股関節を内側に閉じる動きで症状がでやすいため、「足を組むと痛い、詰まった感じがする。」とおっしゃる患者さんもいます。
関節唇損傷によりさらに関節不安定性が増強するために、この時期になりますと股関節痛をはじめとする諸症状が再現性をもって現れやすくなります。つまり「ある距離を歩くと、必ず股関節が痛くなったり、重くなる。」「長い時間、座った後(自動車を運転した後)の歩き始めの際、足がスムースに出ない。」などの訴えが増えてきます。この時期でもX線検査(レントゲン像)ではまだ変化がないことも多く、前関節症の状態のままのことが通常です。なかには臼蓋の外上方にわずかな石灰化や骨棘を認めることもありますし、荷重部関節裂隙(関節の隙間)がわずかに狭くなったり、骨が反応性に硬化像(白っぽくなる)を呈するといった初期股関節症の状態に進んでいることもあります。レントゲン像における関節の隙間は関節軟骨の存在を示します。つまり関節において骨の表面にコーティングされた関節軟骨はX線には写らないため隙間として表されます。関節軟骨は元来、非常に優れた滑りやすさを有し、抵抗のない関節運動がおこなえる仕組みを持っています。しかし、一旦傷がつくともとの状態に回復することはなく、徐々にその障害は進行していきます。
変形性股関節症も関節軟骨の障害が顕著になってくる時期になりますと自覚症状やレントゲン像にも目立った変化が現れてきます。先に述べましたように臼蓋形成不全股では荷重のかかる面積が小さいので、より狭い部分で接触している大腿骨頭や臼蓋に骨嚢包という骨の空洞(鬆が入る)が認められるようになります。この時期には股関節痛も著明となり自発痛=「安静にしていても痛む」や、夜間痛=「就寝後にも疼く」などを訴える方も増えてきます。
 |
| 右側に大腿骨頭の外方化(側方化)を認める。 |
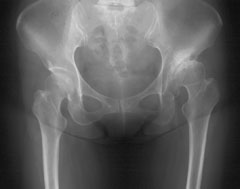 |
| 左側に大腿骨頭の外上方化を認める。 |
また関節不安定性が長い期間にわたり続くと寛骨臼と大腿骨頭の位置関係に異常をきたすようになります。大腿骨頭が外方や外上方にずり上がって位置するようになります(外方化、亜脱臼)。こうなりますと本来、臼蓋の曲率中心と大腿骨頭の曲率中心が一致して関節運動がおこなわれていたものが破綻をきたし、滑らかな動きがおこなえないためにより関節を傷つける結果となります。さらに大腿骨頭の外方化や亜脱臼に伴い、臼蓋外側縁に異常なストレスがかかり障害を受けた関節唇が骨へと変性し骨棘(贅骨、本来ない骨、余計?な骨)としてレントゲン像で認められるようになります。さらにこの状態が続くと離れてしまった大腿骨頭と臼底との間を埋めるかのように、臼底に贅骨が形成され二重像(double floor)を呈したり、大腿骨頭の後内側にしずく状の贅骨(capital drop)ができてきます。以上の変化が関節裂隙の狭小化の進行と相まって生じます。
こういった変化は進行期股関節症で認められますが、一概に進行期と言っても大変幅が広くその病状は多岐にわたります。この時期ともなりますとその症状の強さから就業のみならず、日常生活動作にも支障をきたすことが多くなり、大半の方が医療機関を受診するようになります。
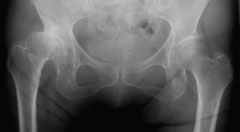
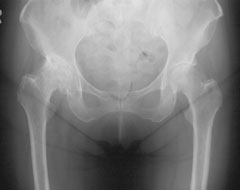 |
| 関節裂隙が完全に消失している。 |
さらに病状が進んだものが末期股関節症で、レントゲン像では荷重部の軟骨が磨り減り尽くしてしまったものということになります。この時期には初発の症状が現れてから大分時間が経過していますから、関節の動き(関節可動域)が悪くなり、筋力の低下が高度となってきています。その結果日常生活にもかなりの不便が認められ、足の爪切りや靴下、ズボンの更衣が困難になったり、外出が億劫になるなどの制限が明かとなります。徒歩で移動する範囲が狭まったり、日常動作でも無理がきかなくなるため、股関節自体の負担は減り、股関節痛はむしろ目立たなくなることもあります。一方で股関節と隣接している腰や膝関節の痛みが問題になってきます。特に比較的高齢の方では関節可動域や筋力の低下が急激に進行することがあります。一旦低下をきたした関節機能は再び向上させることが不可能なことが多く、そうならないよう注意が必要です。
